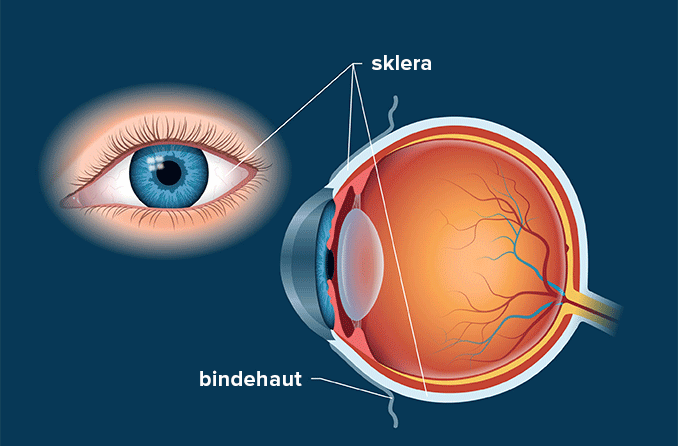
Die Sklera ist der weiße Teil des Auges, der die Hornhaut umgibt. Tatsächlich bildet die Sklera mehr als 80 % der Oberfläche des Augapfels und reicht von der Hornhaut bis zum Sehnerv, der hinten aus dem Auge austritt. Nur ein kleiner Teil der vorderen Sklera ist sichtbar.
Sklera Definition
Die Sklera ist das dichte Bindegewebe des Augapfels, das das "Weiße" des Auges bildet. Sie ist mit der Stromaschicht der Hornhaut verbunden. Die Verbindungsstelle zwischen der weißen Sklera und der klaren Hornhaut wird als Limbus bezeichnet.
Die Sklera hat eine Dicke von etwa 0,3 bis 1,0 Millimeter. Sie besteht aus Fibrillen (kleinen Kollagenfasern), die in unregelmäßigen und verschlungenen Bündeln angeordnet sind. Die willkürliche Anordnung und Verflechtung dieser Bindegewebsfasern ist für die Festigkeit und Flexibilität des Augapfels verantwortlich.
Die Sklera ist in puncto Stoffwechsel relativ inaktiv und wird nur bedingt mit Blut versorgt. Einige Blutgefäße führen durch die Sklera zu anderen Gewebebereichen, aber die Sklera selbst gilt als avaskulär (frei von Blutgefäßen).
Die Sklera wird teilweise von den Blutgefäßen in der Episklera, einer dünnen und lockeren Bindegewebsschicht ernährt. Diese liegt auf der Sklera und unter der transparenten Bindehaut, die die Sklera und Episklera bedeckt. Größere episklerale Blutgefäße sind durch die Bindehaut sichtbar.
Darüber hinaus wird die Sklera von der darunter liegenden Aderhaut genährt. Dabei handelt es sich um eine Gefäßschicht des Augapfels, die zwischen der Sklera und der Netzhaut eingebettet ist.
Die Funktion der Sklera
Sklera und Augeninnendruck (IOD) halten die Form des Augapfels stabil.
Die zähe, faserige Beschaffenheit der Sklera schützt das Auge vor schwerwiegenden Schäden durch äußere Traumata, so etwa vor Rissen oder Brüchen.
Zudem sind die extraokularen Muskeln, die die Bewegung der Augen steuern stabil an die Sklera angeheftet.
Probleme mit der Sklera
Diese Beschwerden können die Sklera betreffen:
Sklerenikterus (gelbe Augen). Dabei handelt es sich um eine Gelbfärbung des Weißen des Auges. Die Beschwerden werden auch ikterische Sklera genannt. Sie sind mit Hepatitis und anderen Lebererkrankungen verbunden.
Es gibt einige Kontroversen darüber, ob der Name dieser Beschwerden korrekt ist. Einige Forscher haben festgestellt, dass die Gelbfärbung der Augen (Gelbsucht) tatsächlich in der Bindehaut stattfindet und nicht in der Sklera selbst. Die Beschwerden sollten deshalb besser als Bindehautikterus bezeichnet werden. Weil die Farbe der darunter liegenden weißen Sklera durch die Beschwerden verändert wird, bezeichnen viele Augenärzte gelbe Augen oder eine gelbe Tönung der Augen dennoch weiterhin als "Sklerenikterus".
Ein erhöhter Bilirubinspiegel im Blutserum ist häufig mit einem Sklerenikterus verbunden. Bilirubin ist ein orange-gelbes Pigment, das in der Leber gebildet wird. Wenn Sie gelbe Augen entwickeln, sollten Sie einen Bluttest durchführen lassen. So kann festgestellt werden, ob Sie entsprechende Beschwerden und damit verbundene Leberprobleme haben.
Blaue Skleren. Dabei handelt es sich um eine leicht blauere Eintönung der normalerweise weißen Sklera. Blaue Skleren werden durch eine angeborene dünnere Sklera oder eine krankheitsbedingte Verdünnung der Sklera verursacht. Die Farbe des darunter liegenden Aderhautgewebes kann durchscheinen.
Zu den angeborenen und erblichen Krankheiten, die mit blauen Skleren einhergehen gehören Osteogenesis imperfecta (Glasknochenkrankheit) und das Marfan-Syndrom (eine Bindegewebsstörung). Auch erworbene Krankheiten wie Eisenmangelanämie können mit blauen Skleren einhergehen.
Episkleritis. Dabei handelt es sich um eine Entzündung der Episklera, die über der Sklera und unter der Bindehaut liegt. Die Episkleritis ist relativ häufig, eher gutartig und begrenzt. Sie tritt in zwei Formen auf:
- Bei der nodulären Episkleritis kommt es zu Rötungen und entzündetem Gewebe in einem separaten erhöhten Bereich über der Sklera.
- Bei der einfachen Episkleritis kommt es zu erweiterten episkleralen Blutgefäßen ohne Knötchen.
Meist ist die Ursache für eine Episkleritis unbekannt, aber bis zu 36 % der Menschen, die diese Augenbeschwerden bekommen, haben eine damit verbundene systemische Erkrankung. Dies können etwa eine rheumatoide Arthritis, Colitis ulcerosa, Lupus, Rosazea oder Gicht sein. Bestimmte Augeninfektionen können ebenfalls mit Episkleritis einhergehen.
Die meisten Episkleritis-Episoden klingen innerhalb von zwei bis drei Wochen von selbst wieder ab. Zur Behandlung eignen sich Schmerzmittel und gekühlte künstliche Tränen.
Skleritis. Dabei handelt es sich um eine Entzündung sowohl der Episklera als auch der darunter liegenden Sklera selbst. Die Skleritis ist eine ernstere und in der Regel schmerzhaftere Augenrötung als die Episkleritis. In bis zu 50 % der Fälle liegt eine systemische Grunderkrankung vor, z. B. rheumatoide Arthritis.
Im Allgemeinen beginnt die Skleritis schleichend und die meisten Patienten entwickeln über mehrere Tage hinweg starke, stechende Augenschmerzen. Werden die Augen bewegt, verschlimmert sich der Schmerz meist. In der Regel beginnt die Entzündung an einer Stelle und breitet sich aus, bis die gesamte Sklera betroffen ist.
Skleritis kann zu dauerhaften Schäden am Auge und zum Verlust der Sehkraft führen. Häufige Komplikationen sind Entzündungen der Hornhaut (Keratitis), Uveitis, Grauer Star und Grüner Star.
Skleritis wird meist mit oralen nichtsteroidalen Antirheumatika (NSAR) und Kortikosteroiden behandelt. Gegebenenfalls wird eine immunmodulatorische Therapie verordnet. Die Skleritis kann für mehrere Monate oder sogar Jahre bleiben, bevor sie sich langfristig zurückbildet.
Was ist eine Skleralschnalle?
Bei einer Skleralschnalle handelt es sich um ein chirurgisches Verfahren zur Behandlung einer Netzhautablösung oder zu ihrer Vermeidung.
Dabei wird meist ein Band aus Silikon, Gummi oder halbhartem Kunststoff um die mittlere bis hintere Sklera gelegt und vernäht. Dieses Band "dellt" die Sklera nach innen in Richtung der abgelösten oder zerrissenen Netzhaut ein, sodass das lose Netzhautgewebe an der Innenwand des Auges anliegt.
Der Netzhautchirurg verwendet dann entweder extreme Kälte (Kryopexie) oder fokussiertes Licht (Laser-Photokoagulation), um das Netzhautgewebe an der Wand des Augapfels zu versiegeln und die gerissene oder abgelöste Netzhaut zu reparieren.
Eine Skleralschnalle wird gewöhnlich dauerhaft an ihrem Platz belassen.